
医療人として | 糖尿病の治療について | 糖尿病についてのコラム | プロフィール

インクレチン関連薬といえばDipeptidyl peptidase-4(DPP-4)阻害薬とGlucagon-like peptide-1(GLP-1)受容体作動薬を指すことは、誰もが知っている。では、その両者の違いは何であろうか?多くの人は、経口薬と注射薬の違いでしょうと答えるだろうが、私はそんな単純な違いではないと考える。時に、DPP-4阻害薬とGLP-1受容体作動薬の違いはSU薬とインスリンの違いと同じですよねと言う人もいるが、それは大間違いだ!私の個人的主張はさておき、GLP-1受容体作動薬とDPP-4阻害薬はどう違うのであろう。そもそもインクレチン効果とは、同等の血糖値になるブドウ糖を経口摂取させた場合、静脈内注射場合に比べてインスリン分泌が促進されることから、腸管より何らかのインスリン分泌促進ホルモンが出ているのではないか(Nauck M et al Diabetologia 1986;29:46–52)?ということから研究が発展し、それがGLP-1とGlucose-dependent insulinotropic polypeptide(GIP)によって主になされていることが分かった。しかし、両ペプチドはDPP-4という酵素によって瞬時に分解されてしまう。そこで、DPP-4の作用を邪魔してインタクト(活性のある)なGLP-1やGIPを膵β細胞に供給しようというのがDPP-4阻害薬(経口薬)であり、DPP-4の攻撃から逃れGLP-1受容体に結合できるペプチドを投与するのがGLP-1受容体作動薬(皮下注射)である。投与方法や詳細な作用メカニズムには違いがあるが、両者とも膵β細胞におけるブドウ糖応答性のインスリン分泌能を改善し血糖を低下させるという抗糖尿病薬としてのアクションは同じである。
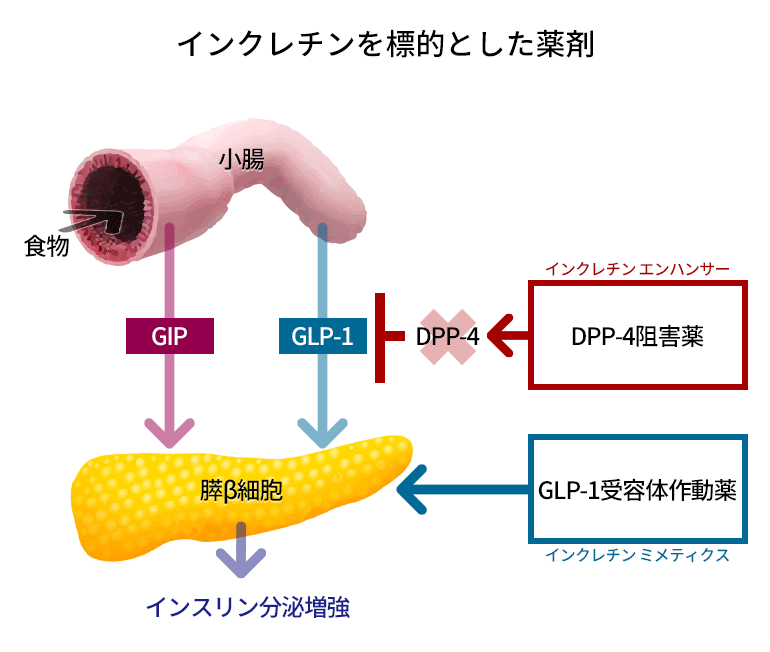
にもかかわらず、わが国における両薬剤の使用状況には雲泥の差がある。DPP-4阻害薬が、2型糖尿病患者の半数以上に投与されている近年最もポピュラーな抗糖尿病薬の一つであるにも関わらず、GLP-1受容体作動薬は逆に最も投与されていない抗糖尿病薬の一つといっても過言ではない。この差が生じた理由に、経口薬と注射薬という違いが有ることは否めない。日本人は注射や体に針を刺すことを嫌う。また単純に“注射>>>経口薬”という優劣関係が無意識の中に存在し、注射が必要なほど重症な糖尿病になってしまったと誤解される患者さんが多い。また、私は間違った考え方だと思っているが、糖尿病診療において今なお“インスリン=最終手段”という悪しきイメージがあり、医師や患者の潜在意識の中に“GLP-1受容体作動薬(注射)=インスリン(注射)=最終手段=糖尿病の末期”という悪の三段論法が成立してしまう。さらに、この理不尽な方程式を確固たるものにしてしまったミゼラブルな歴史的背景をGLP-1受容体作動は有している。最初に市場に現れたGLP-1受容体作動薬であるリラグルチド(ビクトーザⓇ)を販売しているN社は、先の持効型インスリン合戦で大敗を喫した反撃として、“同じ注射なら”持効型インスリンよりもリラグルチドの方が、ベネフィットがありますよ、つまりインスリンを注射すくらいならリラグルチドを注射した方が良いというプロモーションをしきりに行なった。そこからGLP-1受容体作動薬の位置づけが“インスリンを導入する前に試してみる注射薬”となってしまった(私見)。従ってGLP-1受容体作動薬の投与が後手後手にまわり、膵β細胞機能が疲弊した常態で投与されるケースが多いため効果が乏しく、嘔気などの副作用のみが注目を集めてしまった。一方DPP-4阻害薬は、我々の報告をはじめとしたいくつかの研究が早期投与の有効性を示したため(Nomiyama T, et al. Diabetes Res Clin Pract, 2012;95:e27-28)、ほぼバージンケースの良い状態で、第一選択薬として投与されるケースが多く、効果をより実感しやすい。同じインクレチン関連薬でありながら、全く反対の数奇な運命をたどった2剤であるが、いまこそGLP-1受容体作動薬の本質を見直す時が来た!
DPP-4阻害薬はGLP-1とGIP両者の作用を高めるのに対して、GLP-1受容体作動薬はGLP-1の作用のみを高めるのでシンプルといえる。また、GIPは膵α細胞からのグルカゴンの分泌も促進するため血糖が上昇する状況も作りかねない。また体重に関しては、DPP-4阻害薬が変化なしであるのに対し、GLP-1受容体作動薬は減量させ得る可能性もある。さらに、第08話でも述べたとおり、一部のDPP-4阻害薬は心不全を悪化させる懸念もあり、特にACE阻害薬との併用は注意が必要だ。しかしその一方で、DPP-4阻害薬には抗酸化作用などインクレチン効果を超えた、薬剤独自の副次的作用を有するものもある(Terawaki Y, et al. Cardiovasc Diabetol 2014, 13 :154)。それぞれにメリット・デメリットを有する両インクレチン関連薬をどのように使い分けていくべきであろうか。まだ明確な治療指針は明らかではないが、最近の総説にアジア人2型糖尿病患者ではBMI<30kg/m2でインクレチン関連薬がより有効であり、DPP-4阻害薬はBMIが低いほど(痩せているほど)有効であることが記されている(Cho YM, J Diabetes Invest 2014;5:495-507)。日本人2型糖尿病患者の平均BMIが25 kg/m2であることを考えると、インクレチン関連薬を投与しようとした場合、BMI25kg/m2以上の患者にはGLP-1受容体作動薬を、25kg/m2未満の患者にはDPP-4阻害薬を優先的に選択するというのはいかがであろうか。欧米のガイドラインでは、メトホルミンのセカンドラインの併用薬としてDPP-4阻害薬とGLP-1受容体作動薬が同列に記載されている。
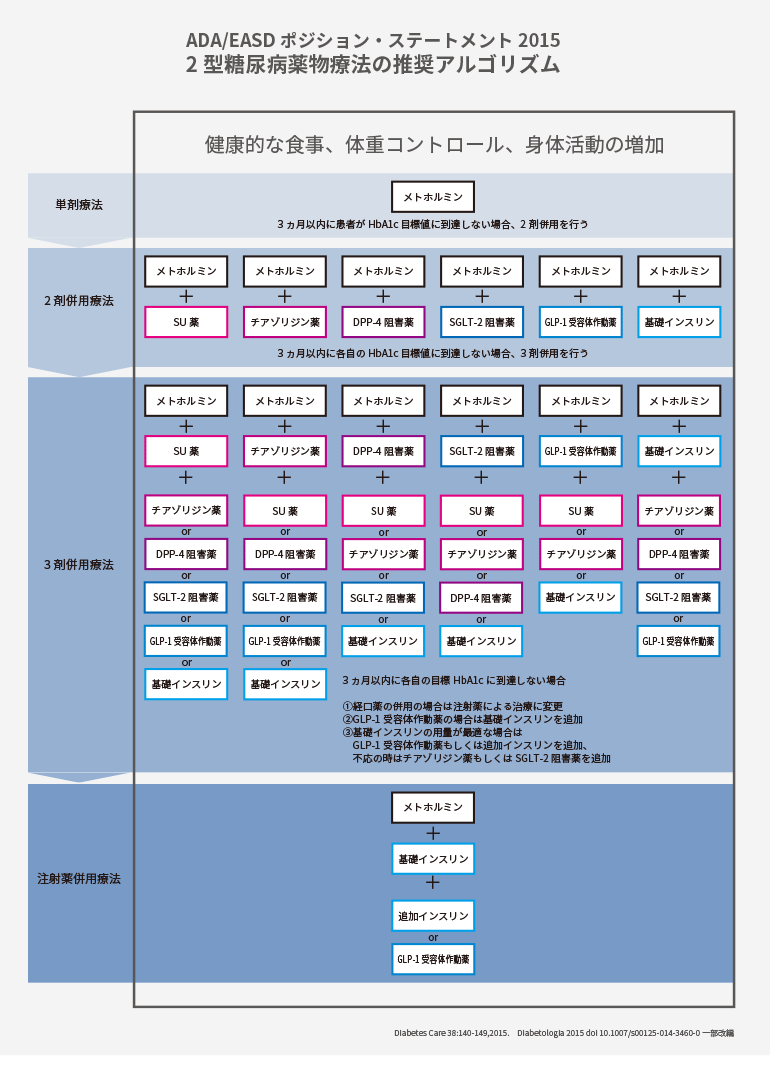
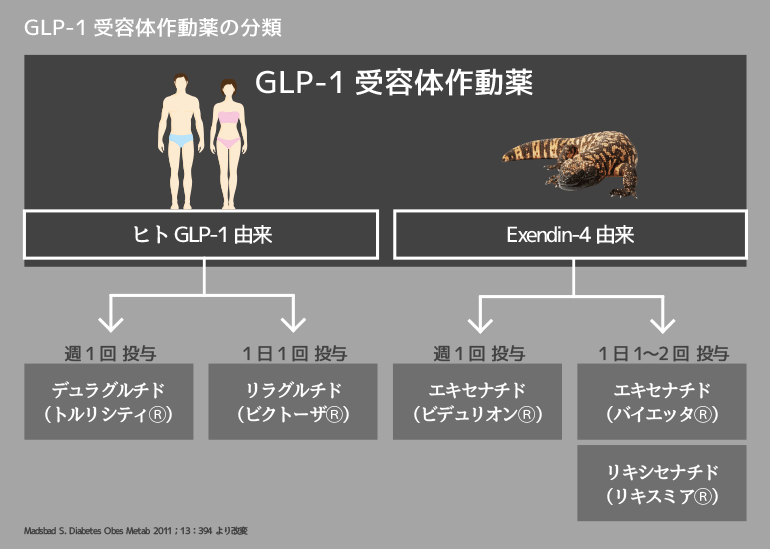
また、DPP-4阻害薬が効果不十分であった場合に、インスリン分泌促進薬を上乗せする前に、DPP-4阻害薬をGLP-1受容体作動薬に変更するという選択肢もある(Takeshita Y, et al. J Diabetes Invest 2015;6:192-200)。我々は注射という外見からGLP-1受容体作動薬の本質を誤解しているのではなかろうか。また、最近GLP-1受容体作動薬は多種存在する。アミノ酸配列からヒト由来とトカゲ由来(Exendin-4)に大きく分けられ、それぞれに週1回注射製剤と1日1回もしくは2回注射製剤がある。ヒトとトカゲに違いがあるかは不明だが、短時間作用型は胃の動きを止めて食欲を抑制することに長けており、長時間作用型はじわりと膵β細胞に作用して、インスリン分泌能を改善することに長けている。デバイス(注射器)の違いも含めて患者さんに合ったGLP-1受容体作動薬を選択して頂きたい。
なぜ今更GLP-1受容体作動薬か?我々はインクレチン関連薬の“beyond”な作用として、血糖降下作用に依存しない血管保護や癌抑制といった作用の研究を行ってきた。その多くがGLP-1受容体作動薬を用いている。また、種々のDPP-4阻害薬を用いた心血管イベントの検討が非劣性(悪くない)ことを示せたに過ぎないが、GLP-1受容体作動薬デュラグルチドのメタ解析では心血管イベントが有意に抑制されており(Ferdinand et al. Cardiovasc Diabetol 2016;15:38)、今年のADA(American Diabetes Association)で発表される予定のリラグルチドを用いたLEADER試験は良い結果が得られたと風の噂に聞こえている。Beyondな作用という点ではGLP-1受容体作動薬がDPP-4阻害薬に勝るのかも知れない。しかし、DPP-4阻害薬が頚動脈肥厚を抑制するとの日本人2型糖尿病患者報告もあり(Mita T, et al. Diabetes Care 2016;39:139-48, 455-64)、人種や投与期間、エンドポイントの設定によって結果が異なる可能性もある。GLP-1受容体作動薬とDPP-4阻害薬はどちらが良いかという質問は、Heavy MetalとHard Rockはどちらがカッコいいかという質問と同じくらい難しい。しかし、注射と経口薬という分類ではなく、“インクレチン関連薬”という同じ土俵に上げるべき薬剤である。
<残心>全日本医師剣道大会
4月につくばで行なわれました、第51回全日本医師剣道大会に参加してきました。全国から100名を超える医師剣道家の先生方が参加され、全日本クラスの超有名な剣道家の先生方をゲストにお迎えし、充実した稽古と試合が行なわれました。私は父の誘いもあり、研修医一年目の頃からほぼ毎回参加していますが、実は最初はこの大会があまり好きではありませんでした。参加していただくゲストの先生方は、一般剣道家からしたらテレビや雑誌でしかお目にかかれない超有名人で、とても我々のような素人剣士が稽古を付けていただけるような存在ではありません。その先生方を“医師”という社会的権力で集めて稽古会を開催しているようで、違和感を抱いていたのです。しかしそれは、私が未熟であるがゆえの感情であったことに最近気付きました。“医剣一如”という言葉があります。医師としての営みは剣道の修行と同じであり、またその逆も然りという教えです。つまり、医師剣道家の医道+剣道の修行の成果は、超有名な剣道家の先生方に稽古を頂くのに十分な要素であると気付きました。“医剣一如”私の父は“剣医一道”と言っていますが、患者さんを診ることや医学研究をすることも剣の修行に繋がっていると改めて感じた大会でした。
当然、実際の稽古ではボコボコにされます。筑波大学のN山先生に右手の小手をミミズ腫れにして頂き、痛嬉しい稽古を頂きました。

【残心(ざんしん)】日本の武道および芸道において用いられる言葉。残身や残芯と書くこともある。文字通り解釈すると、心が途切れないという意味。意識すること、とくに技を終えた後、力を緩めたりくつろいでいながらも注意を払っている状態を示す。また技と同時に終わって忘れてしまうのではなく、余韻を残すといった日本の美学や禅と関連する概念でもある。(Wikipediaより一部抜粋・転載)
【第01話】多くの人生を変えたミラクルドラック・インスリン
【第02話】HbA1cの呪縛
【第03話】糖尿病と癌
【第04話】糖毒性という名のお化け
【第05話】医者らしい服装とは?
【第06話】食後高血糖のTSUNAMI
【第07話】DMエコノミクス
【第08話】インクレチンは本当にBeyondな薬か?
【第09話】守破離(しゅ・は・り)
【第10話】EMPA-REG OUTCOMEは糖尿病診療の世界を変えるか?
【第11話】新・糖尿病連携手帳
【第12話】過小評価されている抗糖尿病薬・GLP-1受容体作動薬
【第13話】ADAレポート2016
【第14話】メトホルミン伝説
【第15話】Weekly製剤を考える
【第16話】糖と脂の微妙な関係
【第17話】チアゾリジン誘導体の再考~善とするか「悪とす」か~
【第18話】糖尿病患者さんの死因アンケート調査から考える
【第19話】Class EffectかDrug Effectか
【第20話】糖尿病治療薬処方のトリセツ執筆秘話
【第21話】大規模臨床試験の影の仕事人
【第22話】低血糖の背景に、、、
【第23話】ミトコンドリア・ルネッサンス
【第24話】血管平滑筋細胞の奥深さ
【第25話】運動療法温故知新
【第26話】糖尿病アドボカシー
【第27話】GLP-1の真の目的は何か
【第28話】糖尿病連携手帳 第4版
【第29話】残存リスクを打つべし!
【第30話】糖尿病という病名は変更するべきか
【第31話】合併症と併存症
【第32話】メディカルスタッフ
【第33話】新・自己管理ノート
【第34話】グルカゴン点鼻薬とスナッキング肥満
【第35話】SGLT2阻害薬 For what?
【第36話】血糖値と血糖変動のアキュラシー
【第37話】経口GLP-1受容体作動薬
【第38話】コロナ禍をチャンスにする糖尿病診療
【第39話】HbA1cはウソをつく、こともある
【第40話】糖尿病治療ガイド2022-2023:私のポイント
【第41話】順天堂大学医学部附属静岡病院
【第42話】2型糖尿病の薬物療法のアルゴリズム
【第43話】降圧薬のBeyond
【第44話】糖尿病治療はデュアルの時代
【第45話】兄貴に捧げるラストソング
【第46話】血糖だけにこだわらない!糖尿病治療薬の考え方・使い方
【第47話】糖尿病は治るのか?
【第48話】2型糖尿病の薬物療法のアルゴリズム(第2版)
【第49話】医師の働き方改革
【第50話】GLP-1受容体作動薬のセレクト
【第51話】肥満症の治療薬
【第52話】Dear ケレンディア
【第53話】高齢ダイアベティスの極意~キョウイクとキョウヨウ~
【第54話】尿アルブミンは心血管の鏡
【第55話】SGLT2阻害薬 For what?第2章
【第56話】“あいうえお、かきくけこ、さしすせそ”
【第57話】JADEC連携手帳 第5版
【第58話】12th JADEC年次学術集会
【第59話】腫瘍糖尿病学
【第60話】2025th WDD
【第61話】GLP-1RA vs. SGLT2Iどっちが血管保護してる?
【第62話】ダイアベティス(糖尿病)治療薬 ファースト&セカンドチョイス処方術
【第63話】SURPASS-CVOTの結果を深読みする
*文章、画像等を無断で使用することを固く禁じます。
医療人として | 糖尿病の治療について | 糖尿病についてのコラム | プロフィール
 ご質問や不安なことがあればおたずねください。
ご質問や不安なことがあればおたずねください。092-883-1188姪浜(代表)
診察日の9:00~13:00 15:00~17:30
ques@futata-cl.jpお返事に時間を頂いてます。