
医療人として | 糖尿病の治療について | 糖尿病についてのコラム | プロフィール

“Beyond the BG control”最近私の講演のサブタイトルに頻用している言葉だ。BGはBlood Glucose、つまり血糖値のことを指す。数年前まではBS(Blood Suger)を使用していたが、ある先生からSugerではなくGlucoseが正しいとご指導いただき、以来BGを採用している。Beyond the BG controlとは血糖コントロールを“超えて”という意味で、血糖降下作用とは独立した薬剤の副次的メリットのことを指す。つまり、抗糖尿病薬を用いて血糖やHbA1cをコントロールする際、同じ血糖にするのであればプラスαのメリットがある薬剤がベターではないかという考え方である。このような発想は、血糖さえ下げればよいと思われている先生方にはなかなか受け入れられないが、糖尿病治療の目標が患者のQOLと寿命の確保にあることを考えると、重要なことだと私は思う。同じHbA1cでも全身合併症だらけの患者と全く合併症がない患者では、どちらがハッピーであろうか。糖尿病診療はHbA1cのその先にあることを見据えて行わなくてはならない。生活習慣病治療におけるBeyondな効果は、スタチンのプレイオトロピック効果やレニン・アンジオテンシン系阻害薬の血管保護効果といった、脂質・血圧の薬で話題になっていたが、抗糖尿病薬が多種多様化するにつれ、同様の付加価値が抗糖尿病薬にも求められる時代が到来した。
抗糖尿病薬で、最初にBeyondな作用を発揮したのはピオグリタゾン(アクトスⓇ)である。PROACTIVE(Lancet 366:1279-89, 2005)は、数々の抗凝固薬が敗れ去った糖尿病患者における2次予防を有意に達成した。心無き海外からの報告で膀胱癌のリスクが懸念されたが、現在では少なくともわが国ではその心配はないと考えられる。また、メトホルミンの抗癌作用は超Beyondな作用ではないか!!本来血糖値を下げるためにある薬剤が、癌を抑制するとは、、、。メトホルミンは古くからある抗糖尿病薬であるが、作用機序・副次的な作用ともに未だ不明な点が多く、今後も新たな発見が期待できる。そして、いま最も話題になっているのがインクレチン関連薬のBeyondな作用だ。我々はインクレチン関連薬(GLP-1受容体作動薬、DPP-4阻害薬)のBeyondな作用を数多く報告してきた。GLP-1受容体作動薬の抗動脈硬化作用(Diabetes 59:1030-7, 2010)、新生内膜形成抑制作用(BBRC 405:79-84, 2011)、前立腺癌抑制作用(Diabetes 63:3891-905, 2014)、DPP-4阻害薬の抗動脈硬化作用(Endocrinology 154:1260-70, 2013)、新生内膜形成抑制作用(Cardiovasc Diabetol 13:154, 2014)と、ざっと挙げても5編の英文論文で報告している。また、他の施設からの報告もあわせると、インクレチン関連薬が全身の臓器保護効果を有することが示唆される、夢のある抗糖尿病薬であることが伺える。 (図1 くすりと糖尿病 4:6-10, 2015)
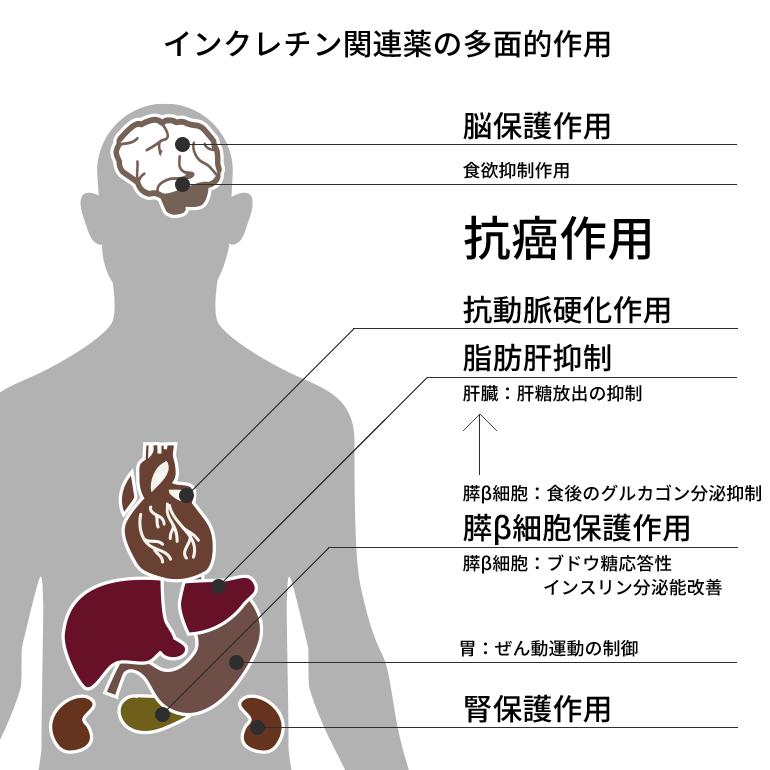
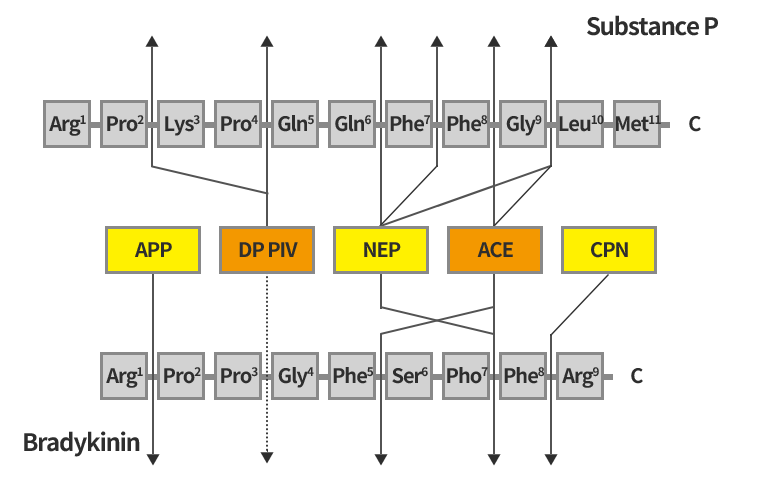
このような夢のある話をすると、必ず水を差す人がいる、“エビデンス”がないと。特に海外で臨床経験がお有りの先生は、エビデンスとガイドラインを重視されるが、診療を全てそれらに則って行うのであれば、主治医は不要で代わりにロボットかタッチパネルで十分である。エビデンスのみを重視するならALLHAT(JAMA 288:2998-3007, 2002)に従って、サイアザイド系利尿薬を降圧薬の第一選択とするのか!?エビデンスは時に、ジャンケンや多数決のような偶発的結果を出すことがあるため、その信憑性を見極め得る基礎知識が求められる。しかし、皆で決めたことに従って、自らの責任を回避することがスマートとされる現代医療社会では、バケツをひっくり返したような大規模試験の結果の方が匠の技と英知を終結した基礎研究より“エビデンスレベル”が高いとされるからには、その結果も知っておく必要がある。残念ながら現在までに、インクレチン関連薬のBeyondな効果を見出したエビデンスはない。非劣性を見出したに留まっている。アログリプチンを用いたEXAMINE(N Engl J Med 369:1327-35, 2013)、サキサグリプチンを用いたSAVOR-TIMI53(N Engl J Med 369:1317-26, 2013)は心血管イベントの2次予防が対照に比して同等で、サキサグリプチンは心不全を増やしている。また、論文にはされていないがビルダグリプチンを用いたVIVIDD trial(McMurray J. The vildagliptin in ventricular dysfunction diabetes trial(VIVIDD). European Society of Cardiology Annual Meeting, August 31, 2013, to September 4, 2013, Amsterdam, the Netherlands.)は心不全が悪化することを示している。そしてつい最近報告された、シタグリプチンを用いたTECOS(N Engl J Med 373:232-42, 2015)は心血管イベントと心不全両者で差がなかった。これらの結果を見ると、DPP-4阻害薬は心不全の心配をしなくてはいけないが、血管保護作用を望めないというネガティブなイメージだけ残る。海外の試験で心不全が懸念される要因として、アンジオテンシン変換酵素(ACE)阻害薬が多く使われていることが考えられる。
(Brown et al. Hypertension. 2009;54:516-523)
図に示すようにACEとDPP-4はサブスタンスPやブラジキニンといった血行動態を変える物質を器質として共有する。従って、ACE阻害薬とDPP-4阻害薬を併用すると、これらが過多になり血行動態を大きく変えて心不全を起こす可能性も有り得る。現在までの試験は患者背景や観察期間に多少の差はあるが、心不全に影響が出やすい薬剤とそうでない薬剤というDPP-4阻害薬クラス内での違いを示唆している可能性がある。また、これらの試験期間において膵癌をはじめ腫瘍性病変には差がなかったことは、インクレチン関連薬が数年で腫瘍性病変を促進するという穿った論文は少なくとも否定された(Diabetes 62:2595-604, 2013)。
さて、結論としてインクレチン関連薬はBeyondな薬であろうか。我々が基礎研究で認めた血管保護作用はヒトでは再現できないのであろうか。その結論は現在までに報告されている試験のあと5~10年後の追跡調査、もしくはもう少し長期にスルホニル尿素薬とリナグリプチンを比較したCALORINAの結果を待たざるを得ない。血糖コントロールに明らかな差をつけたUKPDSやDCCTといった試験でさえ、大血管合併症の差を見出すのに10年かかっている。現行の試験が、10年後に“インクレチン・レガシー”や“インクレチン・メモリー”といった言葉を生み出してくれることを期待したい。しかし、いずれにしてもインクレチン関連薬が、低血糖や体重増加をはじめとした副作用少なく血糖降下作用が得られる点から、過去の抗糖尿病薬を越えた薬剤であることは間違いない。
<残心>皆と一緒が正しいのか?
こんな有名な冗談があります。タイタニック号沈没の際、船員は女性と子供を優先して下ろしました。それを男性に説明する際、アメリカ人にはあなたは英雄です、イギリス人にはそれが紳士の振る舞いです、ドイツ人にはこれがルールです、日本人には“皆さんそうしています”と言ったそうです。実際被害に遭われた方には大変申し訳ない例えですが、各国民性を実によく反映していると思います。日本人は皆と同じが大好きです。最近の医学教育改革の理由は実にFunnyです。今の日本のカリキュラムでは米国の医師国家試験が受けられないから改革が必要というのです。なぜ、日本国民の血税を使って育て上げた大切な医学生を、日本よりも医療レベルの低い(=平均寿命の短い)米国の医師にするためにカリキュラムを変更する必要があるのでしょうか。
先日、大阪大学の片上直人先生に福岡にお越し頂き、10年以上の3千例を超える頚動脈エコーの結果をご講演頂きました。片上先生と私は15年来のお付き合いをさせていただいており、同世代で最初に日本糖尿病学会の栄えあるリリー賞を受賞された先生です。私も含めて我々の世代は、分子生物学が花開き始めた時代でしたので、蛋白のリン酸化が上がった・下がったとか、DNAを切り貼りして過剰発現やノックダウン、ドミナントネガティブという言葉を並べるのがオシャレに感じていた世代です。そんな中、片上先生は頚動脈エコー一筋に研究を重ねられ、ピペットをカチカチしている我々よりも先にリリー賞を受賞されました。若い先生方はご存じないかも知れませんが、我々が始めた当時、頚動脈IMTは実物大に印刷した血管の厚さをノギスで測っていました。実に根気の要る作業です。同じような話を聞いた事があります。現在、大阪大学教授であられる下村伊一郎先生は、Fat Scanなど無い時代、内臓脂肪を測定するのにCTの写真を印刷し、内臓脂肪の部分を鋏で切り、天秤で重さを量って定量していたそうです。グルコースクランプが華々しい時代、CTの紙を鋏で切っていた大学院生の先生は、当時の秘書さんに“先生、大丈夫?”と優しく心配されていたそうです。しかし、それは後々アディポネクチンやメタボリック症候群という偉大な発見へ繋がっています。
皆と同じとは、秀でた仕事が出来ないという事にも成りかねません。若い先生方には、本質を見抜き信じた道を真っ直ぐ突き進んでいただきたいと思います。また、片上先生と一緒にご講演頂いた愛知医大の神谷英紀先生も、糖尿病神経障害一筋の素晴らしい先生です。良き仲間に恵まれた事に感謝し、自らの研究道に没頭したいと思います。
【残心(ざんしん)】日本の武道および芸道において用いられる言葉。残身や残芯と書くこともある。文字通り解釈すると、心が途切れないという意味。意識すること、とくに技を終えた後、力を緩めたりくつろいでいながらも注意を払っている状態を示す。また技と同時に終わって忘れてしまうのではなく、余韻を残すといった日本の美学や禅と関連する概念でもある。(Wikipediaより一部抜粋・転載)
【第01話】多くの人生を変えたミラクルドラック・インスリン
【第02話】HbA1cの呪縛
【第03話】糖尿病と癌
【第04話】糖毒性という名のお化け
【第05話】医者らしい服装とは?
【第06話】食後高血糖のTSUNAMI
【第07話】DMエコノミクス
【第08話】インクレチンは本当にBeyondな薬か?
【第09話】守破離(しゅ・は・り)
【第10話】EMPA-REG OUTCOMEは糖尿病診療の世界を変えるか?
【第11話】新・糖尿病連携手帳
【第12話】過小評価されている抗糖尿病薬・GLP-1受容体作動薬
【第13話】ADAレポート2016
【第14話】メトホルミン伝説
【第15話】Weekly製剤を考える
【第16話】糖と脂の微妙な関係
【第17話】チアゾリジン誘導体の再考~善とするか「悪とす」か~
【第18話】糖尿病患者さんの死因アンケート調査から考える
【第19話】Class EffectかDrug Effectか
【第20話】糖尿病治療薬処方のトリセツ執筆秘話
【第21話】大規模臨床試験の影の仕事人
【第22話】低血糖の背景に、、、
【第23話】ミトコンドリア・ルネッサンス
【第24話】血管平滑筋細胞の奥深さ
【第25話】運動療法温故知新
【第26話】糖尿病アドボカシー
【第27話】GLP-1の真の目的は何か
【第28話】糖尿病連携手帳 第4版
【第29話】残存リスクを打つべし!
【第30話】糖尿病という病名は変更するべきか
【第31話】合併症と併存症
【第32話】メディカルスタッフ
【第33話】新・自己管理ノート
【第34話】グルカゴン点鼻薬とスナッキング肥満
【第35話】SGLT2阻害薬 For what?
【第36話】血糖値と血糖変動のアキュラシー
【第37話】経口GLP-1受容体作動薬
【第38話】コロナ禍をチャンスにする糖尿病診療
【第39話】HbA1cはウソをつく、こともある
【第40話】糖尿病治療ガイド2022-2023:私のポイント
【第41話】順天堂大学医学部附属静岡病院
【第42話】2型糖尿病の薬物療法のアルゴリズム
【第43話】降圧薬のBeyond
【第44話】糖尿病治療はデュアルの時代
【第45話】兄貴に捧げるラストソング
【第46話】血糖だけにこだわらない!糖尿病治療薬の考え方・使い方
【第47話】糖尿病は治るのか?
【第48話】2型糖尿病の薬物療法のアルゴリズム(第2版)
【第49話】医師の働き方改革
【第50話】GLP-1受容体作動薬のセレクト
【第51話】肥満症の治療薬
【第52話】Dear ケレンディア
【第53話】高齢ダイアベティスの極意~キョウイクとキョウヨウ~
【第54話】尿アルブミンは心血管の鏡
【第55話】SGLT2阻害薬 For what?第2章
【第56話】“あいうえお、かきくけこ、さしすせそ”
【第57話】JADEC連携手帳 第5版
【第58話】12th JADEC年次学術集会
【第59話】腫瘍糖尿病学
【第60話】2025th WDD
【第61話】GLP-1RA vs. SGLT2Iどっちが血管保護してる?
【第62話】ダイアベティス(糖尿病)治療薬 ファースト&セカンドチョイス処方術
【第63話】SURPASS-CVOTの結果を深読みする
*文章、画像等を無断で使用することを固く禁じます。
医療人として | 糖尿病の治療について | 糖尿病についてのコラム | プロフィール
 ご質問や不安なことがあればおたずねください。
ご質問や不安なことがあればおたずねください。092-883-1188姪浜(代表)
診察日の9:00~13:00 15:00~17:30
ques@futata-cl.jpお返事に時間を頂いてます。